A relação entre estresse e saúde da pele tem recebido cada vez mais atenção de pesquisadores e profissionais de saúde. Nos últimos anos, começaram a surgir evidências mais detalhadas de como a tensão emocional pode influenciar diretamente inflamações cutâneas, principalmente em pessoas com dermatite atópica. Em 2026, um estudo publicado em uma revista científica internacional trouxe novas pistas sobre esse vínculo, reforçando a ideia de que aquilo que acontece no cérebro não fica restrito ao sistema nervoso, mas se reflete em órgãos como a pele e, portanto, impacta a qualidade de vida de forma global.
Esse interesse não surgiu por acaso. Dermatologistas relatam, há décadas, que muitos pacientes com doenças inflamatórias de pele relatam piora dos sintomas em períodos de pressão no trabalho, conflitos familiares ou alterações bruscas na rotina. Assim, a partir dessas observações clínicas, a comunidade científica passou a investigar com mais rigor quais mecanismos biológicos estariam por trás dessa conexão entre estresse psicológico e surtos de dermatite atópica, em busca de explicações que ultrapassassem a simples coincidência e, então, oferecessem estratégias de prevenção mais eficazes.
O que é dermatite atópica e por que ela é tão associada ao estresse?
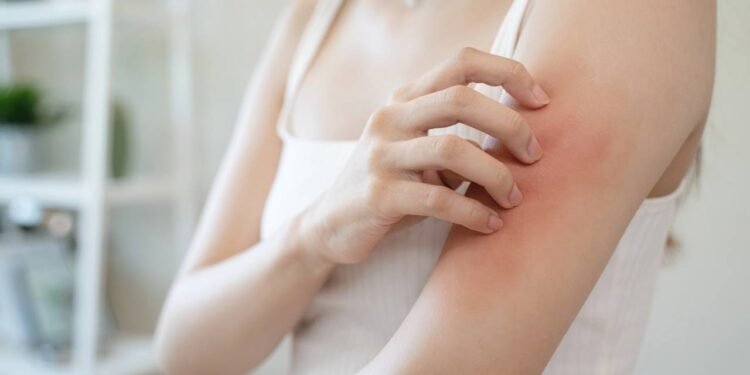
A dermatite atópica é uma doença inflamatória crônica caracterizada por coceira intensa, vermelhidão e lesões na pele. Costuma afetar crianças e adultos, variando bastante em gravidade. Em muitos casos, há histórico familiar de alergias respiratórias ou outras condições atópicas, o que sugere um componente genético importante. Entretanto, fatores ambientais, como clima seco, contato com substâncias irritantes e situações de estresse emocional, também exercem papel relevante nas crises e, em suma, modulam a frequência e a intensidade dos surtos.
Esse tipo de dermatite envolve alterações na barreira protetora da pele e no funcionamento do sistema imunológico. A pele torna-se mais ressecada, sensível e suscetível a inflamações. Portanto, esse cenário favorece o surgimento de sintomas como:
- Coceira intensa, que pode piorar à noite e atrapalhar o sono;
- Pele seca, áspera e descamativa, principalmente em áreas expostas;
- Vermelhidão em áreas específicas, como dobras dos braços e atrás dos joelhos;
- Formação de lesões, manchas e crostas devido ao ato de coçar, que, então, aumenta o risco de infecção secundária;
- Períodos alternados de melhora e piora, muitas vezes associados a gatilhos externos e emocionais.
Quando a coceira se intensifica em momentos de tensão emocional, não se trata apenas de sensação subjetiva. Pesquisas recentes mostram que o estresse pode alterar diretamente a resposta imunológica e favorecer a inflamação da pele, o que ajuda a compreender por que a dermatite atópica costuma se agravar em fases emocionalmente mais conturbadas. Além disso, portanto, emoções como ansiedade e frustração também podem levar a comportamentos como coçar de forma compulsiva, que, em suma, perpetuam o ciclo inflamatório.
Como o estresse afeta a pele em pessoas com dermatite atópica?
A palavra-chave central para entender essa relação é estresse e dermatite atópica. Estudos em humanos e modelos animais indicam que o organismo responde a situações estressantes ativando o chamado sistema de “luta ou fuga”, mediado pelo sistema nervoso simpático. Nessa resposta, determinados nervos liberam substâncias químicas que se espalham pelo corpo e influenciam diversos órgãos, inclusive a pele e, consequentemente, a intensidade da inflamação cutânea.
Entre as células impactadas por esses sinais estão os eosinófilos, um tipo de célula de defesa envolvida em processos alérgicos e inflamatórios. Quando estimulados, esses leucócitos podem se acumular em regiões da pele e liberar mediadores inflamatórios, intensificando a vermelhidão, a coceira e o aparecimento de lesões. Assim, o estresse não atua apenas como gatilho psicológico, mas como um fator biológico capaz de amplificar a inflamação cutânea em quem já tem predisposição e, então, transformar pequenos irritantes em grandes crises.
Outro ponto observado é que, ao mesmo tempo em que o estresse ativa o sistema nervoso simpático, ele pode interferir na capacidade da pele de se regenerar e manter sua barreira protetora. Uma barreira fragilizada facilita a perda de água, o ressecamento e a entrada de substâncias irritantes, criando um ciclo em que a pele inflamada gera mais desconforto, o desconforto aumenta a tensão emocional e a tensão alimenta novas crises. Portanto, ao considerar o tratamento, torna-se essencial incluir estratégias que quebrem esse ciclo em mais de um ponto: na pele, na imunidade e na mente.
O estudo recente muda algo no entendimento da doença?
Os achados mais recentes sobre estresse e dermatite atópica ajudam a detalhar uma rota biológica específica ligando cérebro, nervos periféricos, sistema imunológico e pele. Em vez de considerar o estresse apenas como um fator indireto, esse tipo de pesquisa mostra que há uma comunicação direta entre esses sistemas, o que reforça a importância de uma abordagem mais ampla no cuidado ao paciente e, em suma, de uma integração entre dermatologia, psicologia e, quando necessário, psiquiatria.
De forma geral, esse conhecimento tende a impactar três frentes principais:
- Compreensão da doença: ao confirmar a participação ativa do estresse na inflamação, reforça-se a visão de que a dermatite atópica não se limita a um problema localizado na pele, mas envolve todo o organismo e a forma como a pessoa lida com as pressões do dia a dia.
- Manejo clínico: médicos podem considerar com mais ênfase aspectos emocionais na rotina de atendimento, ao lado de hidratantes, pomadas e outros medicamentos já consagrados. Portanto, muitas vezes, recomenda-se combinar terapias tópicas com intervenções em estilo de vida, técnicas de relaxamento e, quando indicado, acompanhamento psicoterapêutico.
- Desenvolvimento de terapias: abre-se espaço para pesquisas que avaliem tratamentos direcionados a essa via de comunicação entre sistema nervoso e sistema imune. Então, novas medicações, intervenções neuroimunológicas e até programas estruturados de manejo do estresse podem se tornar parte do arsenal terapêutico para dermatite atópica no futuro.
Embora o foco esteja na dermatite atópica, os pesquisadores apontam que mecanismos semelhantes podem estar presentes em outras doenças inflamatórias da pele, como psoríase e urticária crônica. Entretanto, essa hipótese ainda requer confirmação em estudos específicos, e, portanto, não substitui as recomendações atuais para cada uma dessas doenças.
Como essa relação entre estresse e dermatite atópica pode orientar o cuidado diário?
O avanço no entendimento da ligação entre estresse psicológico e inflamações cutâneas não substitui os tratamentos convencionais recomendados por profissionais de saúde, mas amplia o olhar sobre o cuidado. Para muitas pessoas com dermatite atópica, o controle da doença não depende apenas de cremes e medicamentos, mas também da identificação de gatilhos emocionais e ambientais que podem precipitar crises e, então, da construção de uma rotina que favoreça equilíbrio físico e mental.
No dia a dia, costumam ser valorizadas medidas como:
- Manutenção de uma rotina de hidratação adequada, escolhendo produtos indicados por especialistas, que reforcem a barreira cutânea e, portanto, reduzam a sensibilidade aos gatilhos.
- Redução do contato com substâncias irritantes, como perfumes fortes, tecidos ásperos ou produtos de limpeza agressivos; assim, a pele permanece menos exposta a fatores que, em suma, potencializam a inflamação.
- Organização de hábitos de sono e descanso, já que noites mal dormidas podem favorecer o aumento da coceira e, então, criar um ciclo de fadiga, irritabilidade e piora da dermatite.
- Adoção de estratégias de gestão do estresse, que podem incluir exercícios físicos regulares, técnicas de respiração, meditação, práticas de relaxamento muscular e acompanhamento psicológico, conforme orientação profissional. Portanto, cuidar da mente passa a fazer parte direta do cuidado com a pele.
- Atenção a mudanças ambientais, como clima muito seco ou variações bruscas de temperatura, que tendem a piorar o ressecamento da pele e, então, exigem ajustes na hidratação, no uso de umidificadores e na escolha de roupas.
Com a compreensão cada vez mais clara da ligação entre estresse e dermatite atópica, torna-se possível enxergar a pele como parte integrada de um sistema mais amplo. Esse olhar ajuda pacientes e profissionais a planejar cuidados que levem em conta não apenas a superfície da pele, mas também o impacto das experiências emocionais e do estilo de vida na evolução da doença ao longo do tempo. Em suma, tratar a dermatite atópica significa, também, aprender a lidar com o estresse de maneira mais saudável.
FAQ – Perguntas frequentes sobre estresse e dermatite atópica
1. A alimentação pode influenciar a relação entre estresse e dermatite atópica?
Sim. Embora a dieta não cause, por si só, a dermatite atópica, alguns alimentos podem funcionar como gatilhos em pessoas sensíveis, sobretudo quando o organismo já se encontra sob estresse. Portanto, em períodos de maior tensão, vale observar se alimentos ultraprocessados, muito açucarados ou com aditivos coincidem com piora das lesões e, então, discutir ajustes com um nutricionista ou médico.
2. Exercícios físicos ajudam mesmo a controlar a dermatite atópica?
Na maioria dos casos, sim. A atividade física regular, em intensidade adequada, reduz o estresse, melhora o sono e, em suma, favorece o equilíbrio do sistema imunológico. Entretanto, suor excessivo, roupas inadequadas e ambientes muito quentes podem irritar a pele. Portanto, recomenda-se escolher roupas leves, tomar banho logo após o exercício e hidratar a pele em seguida.
3. Crianças com dermatite atópica sentem o impacto do estresse da mesma forma que adultos?
Crianças também sofrem com o estresse, embora demonstrem isso de maneiras diferentes, como irritabilidade, choro frequente ou dificuldades para dormir. Em períodos de mudanças na rotina escolar ou familiar, as crises podem se intensificar. Então, manter uma rotina previsível, criar momentos de brincadeira e acolher as emoções da criança ajuda a reduzir o impacto do estresse na pele.
4. Psicoterapia pode fazer parte do tratamento da dermatite atópica?
Sim. A psicoterapia, individual ou em grupo, pode ajudar a pessoa a reconhecer gatilhos emocionais, desenvolver habilidades de enfrentamento e, portanto, diminuir a carga de estresse diário. Em suma, ao melhorar a forma como o paciente lida com situações difíceis, a terapia tende a favorecer um melhor controle das crises cutâneas.
5. Quando é o momento de procurar um especialista?
Você deve procurar um dermatologista quando a coceira, a vermelhidão ou as lesões começam a interferir no sono, no trabalho, na escola ou nas relações sociais. Além disso, se perceber que o estresse diário está sempre associado à piora da pele, vale buscar também apoio psicológico. Então, com uma equipe multiprofissional, torna-se mais fácil construir um plano de cuidado completo, que contemple pele, mente e rotina.