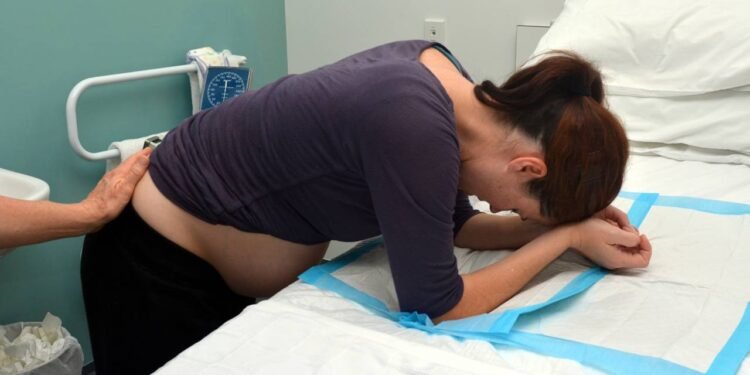
A anestesia no parto costuma despertar muitas dúvidas em gestantes e familiares. Medo da dor, insegurança em relação aos medicamentos e receio de possíveis impactos para o bebê estão entre as principais preocupações. Com o aumento do acesso à informação e o maior protagonismo da mulher na escolha do tipo de parto, entender como funciona a anestesia obstétrica passou a ser parte importante do planejamento da gestação.
Profissionais de saúde reforçam que, quando indicadas de forma adequada e realizadas por equipes capacitadas, a anestesia e a analgesia no parto são consideradas recursos seguros. Esses métodos não substituem o acompanhamento obstétrico, mas podem reduzir o sofrimento físico, favorecer o bem-estar da gestante e permitir que o momento do nascimento seja vivido com mais tranquilidade, sem perder a consciência do processo.
O que é anestesia no parto e qual a diferença para analgesia?
A expressão anestesia no parto é frequentemente usada para se referir a qualquer intervenção que reduza a dor no trabalho de parto, mas, tecnicamente, nem sempre é assim. A analgesia tem como foco principal aliviar a dor, preservando a consciência e, em muitos casos, parte da sensibilidade e da força muscular. Já a anestesia, em sentido mais amplo, promove bloqueio mais intenso das sensações, sendo comum em procedimentos cirúrgicos, como a cesariana.
Na obstetrícia, são utilizadas técnicas específicas, como a peridural e a raquianestesia, isoladas ou combinadas. Na analgesia de parto, a peridural costuma empregar doses menores de anestésicos, o que permite manter a gestante acordada, sentindo pressão e toques, mas com dor bastante reduzida. Na raquianestesia, o efeito é mais rápido e profundo, com bloqueio intenso da sensibilidade abaixo da cintura, motivo pelo qual é amplamente utilizada em cesarianas.
A anestesia aumenta o risco de cesárea?
Uma das dúvidas mais recorrentes é se a anestesia no parto normal, especialmente na forma de analgesia, levaria obrigatoriamente à cesárea. Estudos publicados em revistas científicas e revisões internacionais indicam que, quando bem indicada e ajustada, a analgesia de parto não aumenta de forma significativa as taxas de cesariana. O que determina a necessidade de cirurgia são, em geral, fatores obstétricos, como sofrimento fetal, parada de progressão do trabalho de parto ou condições específicas de saúde da gestante.
Em muitos cenários, o alívio da dor contribui para reduzir o estresse, melhorar a respiração e favorecer o relaxamento muscular. Esse conjunto de fatores pode ajudar na dilatação e na descida do bebê pelo canal de parto. A percepção de “parto parado” após a analgesia costuma estar relacionada ao momento da aplicação, à evolução natural do trabalho de parto ou a condições que já estavam presentes antes da intervenção e só se tornaram mais evidentes com o passar do tempo.
- Analgesia adequada: tende a preservar a capacidade de empurrar.
- Indicação médica: considera dilatação, posição do bebê e sinais vitais.
- Equipe treinada: ajusta doses conforme a resposta da gestante.
A anestesia faz mal para o bebê?
A segurança do recém-nascido é um ponto central nas discussões sobre anestesia no parto. As técnicas utilizadas atualmente passam por rigoroso controle, com medicações e doses estudadas especificamente para o período gestacional. A quantidade de anestésico que chega ao bebê pela placenta é, em geral, muito baixa. Pesquisas comparando bebês de mães que receberam analgesia com aqueles de partos sem anestesia não apontam diferenças relevantes em índices como o Apgar nos primeiros minutos de vida.
Durante o trabalho de parto com analgesia ou anestesia, a equipe costuma monitorar pressão arterial, oxigenação, frequência cardíaca da mãe e batimentos cardíacos do bebê. Esse acompanhamento permite identificar rapidamente qualquer alteração e agir com medidas simples, como ajuste de posição, administração de líquidos intravenosos ou, em situações específicas, uso de medicamentos para estabilizar a circulação.
- Monitorização cardíaca fetal contínua ou intermitente.
- Avaliação periódica da pressão e da frequência respiratória da gestante.
- Registro da intensidade e frequência das contrações uterinas.
Quais são as principais técnicas de anestesia e analgesia no parto?
No contexto da anestesia obstétrica, duas técnicas se destacam: peridural e raquianestesia. Na peridural, o anestesiologista insere um cateter em uma região próxima à medula espinhal, sem atingir o líquido que a envolve. Esse cateter permite administrar medicação aos poucos, ajustando a dose conforme a dor e a fase do trabalho de parto. Essa flexibilidade facilita manter a gestante colaborativa, sentindo pressão e capacidade de fazer força na hora de empurrar.
Na raquianestesia, o anestésico é injetado diretamente no líquido cefalorraquidiano, o que gera efeito rápido e intenso. Por essa razão, ela é amplamente utilizada em cesarianas, em que é necessário bloqueio mais profundo da sensibilidade. Existe ainda a técnica combinada raqui-peridural, que associa o início rápido de ação da raqui com a possibilidade de manutenção da analgesia pela via peridural, sendo uma opção em algumas maternidades para o trabalho de parto.
- Peridural: permite doses fracionadas e adaptação ao longo do parto.
- Raquianestesia: efeito intenso, comum em cesáreas.
- Técnica combinada: alia início rápido e manutenção prolongada.
Quais riscos e efeitos colaterais podem ocorrer com a anestesia no parto?
Como qualquer procedimento médico, a anestesia no parto pode trazer efeitos indesejáveis, embora a maioria seja conhecida e passível de controle. A queda de pressão arterial é um dos mais comentados, resultado da ação dos anestésicos sobre vasos sanguíneos. Por isso, a equipe costuma manter hidratação venosa, monitorar a pressão em intervalos curtos e, quando necessário, administrar medicamentos que ajudem a estabilizar os níveis pressóricos.
Outro ponto frequentemente associado à anestesia no parto normal é a dor nas costas após o nascimento. Estudos indicam que dores lombares no pós-parto estão mais ligadas a mudanças de postura, ao ganho de peso da gestação e à sobrecarga física dos cuidados com o bebê do que à punção da agulha. Pode ocorrer sensibilidade temporária no local da aplicação, semelhante ao desconforto de outras injeções, mas não há evidências robustas de relação direta com dor crônica.
Como a gestante pode se preparar para decidir sobre anestesia no parto?
A decisão sobre recorrer ou não à anestesia no parto envolve fatores médicos, culturais e pessoais. Uma estratégia considerada útil é discutir o tema ainda no pré-natal, com o obstetra e, quando possível, com um anestesiologista. Nessa conversa, podem ser abordados histórico de saúde, alergias, cirurgias prévias, modalidade de parto desejada e disponibilidade de técnicas na maternidade escolhida.
Planos de parto que mencionam preferências quanto à analgesia podem orientar a equipe, mas não substituem a avaliação feita no momento do nascimento. As condições clínicas da gestante e do bebê, a fase do trabalho de parto e a estrutura do serviço influenciam diretamente as opções viáveis. Informação clara, comunicação transparente e participação ativa da gestante nas decisões tendem a favorecer uma experiência de parto mais alinhada às expectativas, com uso da anestesia como aliada quando indicada.
FAQ sobre pré-natal
1. Quando devo iniciar o pré-natal?
O ideal é iniciar o pré-natal assim que a gestante confirmar a gravidez, de preferência ainda no primeiro trimestre. Em suma, começar cedo permite identificar fatores de risco, ajustar medicações de uso contínuo e orientar sobre alimentação, atividades físicas e sinais de alerta. Entretanto, mesmo que a gestante descubra a gravidez mais tarde, é importante procurar o serviço de saúde o quanto antes para organizar os exames e o seguimento.
2. Com que frequência devo ir às consultas de pré-natal?
Em geral, as consultas são mensais até a 28ª semana, quinzenais até a 36ª semana e semanais a partir de então, em gestações de baixo risco. Esse cronograma pode ser adaptado conforme a idade gestacional, o estado de saúde da gestante e a presença de condições como hipertensão ou diabetes. Portanto, o profissional de saúde ajusta o intervalo entre as consultas de acordo com a necessidade individual, garantindo acompanhamento próximo quando houver maior risco.
3. Quais exames são mais comuns durante o pré-natal?
No pré-natal, costuma-se solicitar exames de sangue, urina, sorologias (como HIV, sífilis, hepatites), tipagem sanguínea, ultrassonografias e, em alguns casos, exames específicos para doenças genéticas ou infecções. Esses exames ajudam a monitorar o desenvolvimento do bebê e a saúde materna, permitindo intervenções precoces. Entretanto, o conjunto exato de exames pode variar conforme o protocolo da instituição e as características individuais da gestante, então o médico pode incluir ou retirar alguns conforme julgar necessário.
4. Por que o pré-natal é tão importante para a saúde do bebê e da mãe?
O pré-natal permite acompanhar o crescimento fetal, controlar doenças pré-existentes ou que surgem na gravidez e orientar sobre parto e cuidados no pós-parto. Ele reduz o risco de complicações como parto prematuro, baixo peso ao nascer e problemas hipertensivos. Portanto, ao manter as consultas e seguir as orientações, aumentam-se as chances de um parto mais seguro e de um recém-nascido saudável, além de maior tranquilidade para a gestante e sua família.
5. Posso praticar atividade física durante a gestação?
Na maioria das gestações de baixo risco, a atividade física leve a moderada é recomendada, desde que liberada pelo profissional responsável pelo pré-natal. Em suma, caminhadas, alongamentos e exercícios específicos para gestantes podem melhorar a circulação, o condicionamento e o bem-estar emocional. Entretanto, atividades de alto impacto, contato físico intenso ou risco de queda devem ser evitadas; portanto, antes de iniciar ou manter qualquer treino, é essencial conversar com o obstetra para adaptar o tipo e a intensidade do exercício.
6. Quais vacinas costumam ser indicadas no pré-natal?
Algumas vacinas são especialmente importantes na gestação, como a vacina contra a gripe, a dTpa (contra difteria, tétano e coqueluche) e, em determinados contextos, hepatite B e outras conforme orientação do serviço de saúde. Essas vacinas ajudam a proteger tanto a mãe quanto o bebê, já que parte dos anticorpos é transferida para o feto. Entretanto, nem todas as vacinas podem ser aplicadas durante a gravidez; portanto, o calendário vacinal deve ser revisto com o profissional de saúde, que indicará o momento mais seguro para cada uma.
7. Como a alimentação influencia o pré-natal?
Uma alimentação equilibrada é fundamental para o bom desenvolvimento do bebê e para a saúde da gestante. Recomenda-se priorizar frutas, verduras, legumes, proteínas magras, grãos integrais e ingestão adequada de água, além de uso de suplementos como ácido fólico e ferro quando prescritos. Entretanto, o ganho de peso excessivo ou insuficiente pode trazer riscos; portanto, o acompanhamento nutricional no pré-natal ajuda a ajustar a dieta às necessidades individuais, evitando deficiências e excesso de calorias.
8. Qual é o papel da saúde mental no pré-natal?
A saúde emocional é parte essencial do pré-natal, pois ansiedade, medo e depressão podem impactar o bem-estar da gestante e, indiretamente, a gestação como um todo. Em suma, falar sobre sentimentos, dúvidas e preocupações nas consultas ajuda a identificar sinais de sofrimento emocional precocemente. Portanto, quando necessário, o encaminhamento para psicólogo ou psiquiatra faz parte do cuidado integral; entretanto, muitas situações se beneficiam também de grupos de gestantes, apoio familiar e acesso a informações claras sobre o processo de gestar e parir.