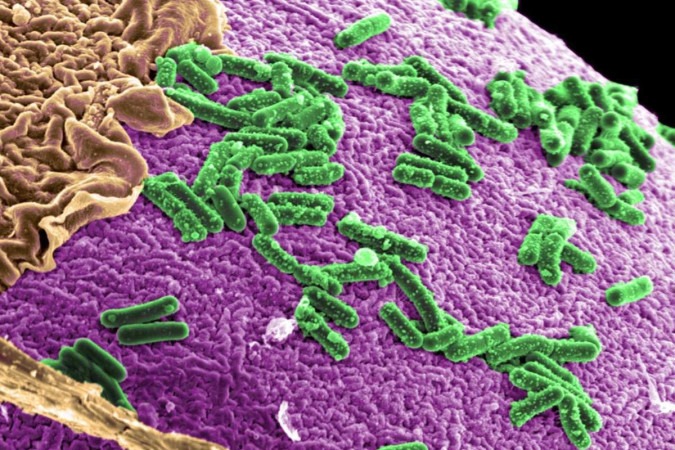
É um número quase impossível de imaginar: 100 trilhões. Muito mais que as estrelas da Via Láctea ou a quantidade estimada de espécies de insetos no mundo. Nesse universo de bactérias, pode estar a peça que falta para a compreensão de doenças ainda desafiadoras, de depressão a fadiga crônica. Cada vez mais estudos indicam que a microbiota intestinal, uma das mais populosas do organismo humano, desempenha um papel em condições difíceis de tratar e também tem potencial de, entre outras coisas, aumentar a longevidade.
A importância dos micro-organismos que habitam o trato gastrointestinal é reconhecida há muito tempo, mas só recentemente cientistas começaram a desvendar a associação entre a composição da microbiota com um vasto rol de enfermidades, incluindo obesidade, asma, alergia alimentar, doenças atópicas e autoimunes. No ano passado, pesquisadores sugeriram, pela primeira vez, que alguns sintomas do transtorno do espectro autista (TEA) têm relação com o aumento de determinadas espécies e a redução de outras no intestino, o que desencadearia inflamações no cérebro.
"Foi apenas nos últimos 10 anos que se tornou possível para os ecologistas microbianos contemplar uma descrição da microbiota em qualquer habitat. Agora, novas tecnologias, como máquinas de sequenciamento genético, podem descrever rapidamente as comunidades microbianas em termos de marcadores genéticos", destaca a ecologista microbiana Carly Rosewarne, do órgão científico australiano Commonwealth Scientific and Industrial Research Organisation. "Um estudo recente, por exemplo, usou análise computacional para verificar quantos e quais tipos de micróbios existem no intestino e descobriu que as espécies bacterianas são ainda mais diversas do que se pensava anteriormente", relata a especialista.
Distúrbios nesse mundo diverso poderiam contribuir para a depressão, sugerem dois estudos publicados, recentemente, na revista Nature Communications. Segundo os autores, da Universidade de Amsterdã, na Holanda, trata-se "das evidências mais extensas, até o momento, de uma relação entre a composição do microbioma e os casos da doença". O conjunto de diferentes bactérias, vírus e leveduras que habitam o organismo chega a desempenhar um papel nas diferentes taxas do transtorno mental em grupos étnicos distintos, afirmam.
Na pesquisa, foram avaliados dados de 3.211 participantes de um estudo ainda em andamento, o Helius. Os sintomas depressivos dos pacientes foram associados a um microbioma com bactérias menos diversas, no qual algumas espécies estão sub-representadas. Esse fator de risco, inclusive, foi tão forte quanto outros já conhecidos, como consumo de álcool e excesso de peso. Os resultados foram validados em um estudo do centro de pesquisas Erasmo MC, também na Holanda. Dessa vez, os pesquisadores utilizaram outro levantamento de base populacional, com informações de mais de 23 mil indivíduos.
O resultado confirmou a descoberta anterior e acrescentou a associação entre 12 grupos bacterianos e depressão. Segundo os autores, essas bactérias produzem substâncias como glutamato, butirato, serotonina e ácido gama amino butírico com função de neurotransmissores, os mensageiros químicos do cérebro diretamente associados a transtornos mentais quando em desequilíbrio. "Esses neurotransmissores são de grande relevância na depressão", diz Edward Villeta, psiquiatra e professor da Universidade de Barcelona, na Espanha.
Dietas
O médico ressalta que os estudos não estabeleceram uma relação de causa e efeito. "Supõe-se que o estresse crônico produz inflamação, e que é isso que altera a microbiota, mas também não sabemos se algumas das alterações são compensatórias", explica. "Ainda é muito cedo para falar em tratamentos. Por um lado, há indícios de que uma dieta balanceada — por exemplo, a mediterrânea — pode melhorar a saúde mental, embora não seja um tratamento adequado por si só para a depressão maior. Por outro lado, seria prematuro e fantasioso considerar, hoje, o transplante fecal como alternativa terapêutica."
Em seu laboratório, John Cryan, vice-presidente de pesquisa e inovação da Universidade de Cork, na Irlanda, estuda o impacto das dietas na saúde mental, uma associação que seria explicada pelo efeito de determinados alimentos na composição da microbiota. "Nosso estudo mais recente mostrou que comer mais alimentos fermentados e fibras diariamente, por apenas quatro semanas, teve um efeito significativo na redução do estresse percebido pelos participantes", conta.
Segundo o especialista em microbiota, uma explicação seria a relação entre o cérebro e a flora intestinal, conhecida como eixo intestino-cérebro. "Ele faz com que os dois órgãos estejam em constante comunicação, permitindo que funções essenciais do corpo, como digestão e apetite, aconteçam. Isso também significa que os centros emocionais e cognitivos do nosso cérebro estão intimamente ligados ao nosso intestino."
Um tratamento, seja de depressão ou de outra doença, com foco na microbiota não é tão simples quanto parece, contudo. Se fosse assim, os probióticos seriam o santo graal da medicina. Cryan diz que pensar nas pílulas ou pozinhos vendidos nos mercados como solução para equilíbrio da flora intestinal é absurdo. Ele ressalta que a ciência precisa se atualizar nesse campo e pesquisar as melhores cepas indicadas para cada distúrbio específico. "Estamos agrupando-os como se fossem o mesmo", alerta.
Saiba Mais
-
![]() Ciência e Saúde
Stênio Garcia: dentista do ator esclarece mal-entendidos sobre harmonização
Ciência e Saúde
Stênio Garcia: dentista do ator esclarece mal-entendidos sobre harmonização
-
![]() Ciência e Saúde
Risco de demência na velhice pode ser ampliado por hipertensão
Ciência e Saúde
Risco de demência na velhice pode ser ampliado por hipertensão
-
![]() Ciência e Saúde
Lei inclui ecocardiografia fetal como exame de rotina para gestantes
Ciência e Saúde
Lei inclui ecocardiografia fetal como exame de rotina para gestantes
-
![]() Ciência e Saúde
TOC: como rituais diários podem se tornar um problema de saúde mental
Ciência e Saúde
TOC: como rituais diários podem se tornar um problema de saúde mental
-
![]() Ciência e Saúde
Brasil tem 1ª morte por gripe suína no ano: há perigo de surto da doença?
Ciência e Saúde
Brasil tem 1ª morte por gripe suína no ano: há perigo de surto da doença?
Notícias pelo celular
Receba direto no celular as notícias mais recentes publicadas pelo Correio Braziliense. É de graça. Clique aqui e participe da comunidade do Correio, uma das inovações lançadas pelo WhatsApp.
Dê a sua opinião
O Correio tem um espaço na edição impressa para publicar a opinião dos leitores. As mensagens devem ter, no máximo, 10 linhas e incluir nome, endereço e telefone para o e-mail sredat.df@dabr.com.br.
Sinais de relação com a fadiga crônica
Condição desafiadora, a encefalomielite miálgica/síndrome de fadiga crônica (EM/SFC) foi alvo de bastante atenção nos últimos três anos por ser um dos sintomas da covid longa, quando pessoas que foram infectadas pelo coronavírus sofrem de efeitos colaterais por muitos meses. Alguns indivíduos, porém, têm a condição de forma crônica, com poucas opções de tratamento. Dois estudos publicados na revista Cell Host & Microbe descobriram que o problema está associado a níveis reduzidos no trato gastrointestinal de micro-organismos que produzem butirato e ácido graxo. A consequência disso seria uma alteração no sistema imunológico.
Um dos estudos, do instituto de pesquisa Jackson Laboratory, nos Estados Unidos, mostrou que os pacientes com doença de curto prazo sofriam diversas alterações no microbioma em relação à diversidade. Já os com doença crônica apresentavam uma flora intestinal mais semelhante aos controles saudáveis. Porém, acumulavam uma série de alterações nos metabólitos no plasma sanguíneo — muitas delas associadas ao sistema imunológico.
A outra pesquisa, da Universidade de Columbia, também nos Estados Unidos, usou um tipo de sequenciamento metagenômico para comparar o microbioma de 106 pacientes de EM/SFC e 91 voluntários saudáveis. Também foi avaliada a população de micro-organismos nas fezes. O resultado detectou relações significativas entre a gravidade dos sintomas de fadiga e os níveis de espécies específicas de bactérias intestinais — em particular, a bactéria produtora de butirato Faecalibacterium prausnitzii.
"Estudos longitudinais fornecerão clareza sobre quando ocorrem mudanças na composição e na função do microbioma. As terapias direcionadas, como o transplante de micróbios fecais, nos permitirão entender se a restauração de um microbioma saudável é um benefício clínico em pacientes com EM/SFC, o que indicaria uma relação causal entre o microbioma e a patogênese da doença", avalia Katharine Seton, cientista de pesquisa em micróbios intestinais em enfermidades no Instituto Quadram, no Reino Unido.
Longevidade
Também está sob investigação o papel da microbiota na longevidade. Katharine Seton é coautora de um estudo que, feito em camundongos, sugere que o transplante da flora de animais jovens para idosos pode melhorar danos provocados pelo envelhecimento no intestino, nos olhos e no cérebro. No experimento inverso, os autores transplantaram fezes dos animais velhos, e o resultado foram inflamações em receptores cerebrais associados à visão nas cobaias mais novas. Os resultados foram publicados na revista Microbiome.
"Essas descobertas mostram que os micróbios intestinais desempenham um papel na regulação de alguns dos efeitos prejudiciais do envelhecimento e abrem a possibilidade de terapias baseadas em micróbios intestinais para combater o declínio na vida adulta", diz Rubens de Fraga Júnior, professor de gerontologia da Faculdade Evangélica Mackenzie do Paraná e especialista pela Sociedade Brasileira de Geriatria e Gerontologia. (PO)
Não é hora de tirar conclusões

"A microbiota intestinal é, sem dúvida, um campo de estudo muito interessante, mas, no momento, podemos dizer que ainda estamos na fase de coletar informações, não de tirar conclusões. Existem enormes variações entre os indivíduos, ligadas a muitos parâmetros que mal conhecemos, e é arriscado tentar tirar conclusões de utilidade prática. Os próprios autores das pesquisas insistem que os dados não implicam causalidade, apenas correlação. Podemos perguntar-nos: será que as diferenças entre doentes e grupos se devem ao fato de os doentes, por estarem indispostos, terem uma alimentação ligeiramente diferente: talvez comam menos carne e mais vegetais, por exemplo, ou produtos com probióticos? Da mesma forma, eles poderiam ter consumido mais antibióticos? Dito isso, que fique claro que são estudos bem-vindos e que poderão permitir uma melhor compreensão da patogênese de doenças."
Jordi Casademont, médico da Unidade Funcional de Fibromialgia e Síndrome de Fadiga Crônica do Hospital Sant Pau de Barcelona
 Ciência e Saúde
Ciência e Saúde
 Ciência e Saúde
Ciência e Saúde
 Ciência e Saúde
Ciência e Saúde
 Ciência e Saúde
Ciência e Saúde
 Ciência e Saúde
Ciência e Saúde