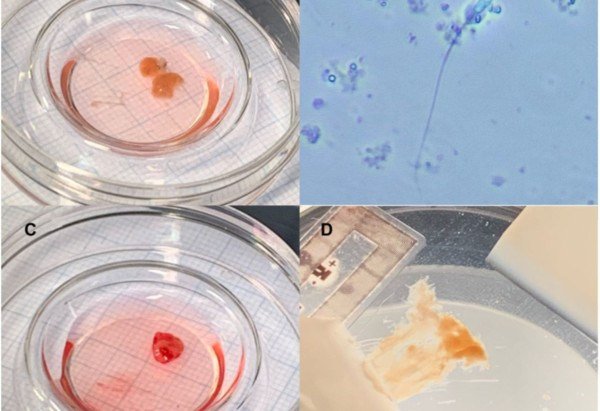
Em um novo estudo sobre fertilidade, um paciente teve tecido testicular congelado aos 10 anos, antes de ser submetido a quimioterapia. Dezesseis anos depois, o material foi retransplantado e conseguiu produzir espermatozoides. É a primeira vez que tecido testicular pré-púbere criopreservado restaura a fabricação de gametas em um homem adulto.
- O vírus por trás de possível surto que deixou 3 mortos em cruzeiro que partiu da Argentina
- Coceira nos pés: o erro de avaliação que esconde doenças graves
"Essa é uma descoberta importantíssima", disse a professora Ellen Goossens, da Vrije Universiteit Brussel, na Bélgica, que liderou o estudo, ao jornal The Guardian. "Muito mais pessoas terão esperança de poder ter filhos biológicos. É ótimo ver isso acontecer com os pacientes para os quais já temos tecido armazenado."
Apesar da eficácia de tratamentos como quimioterapia e radioterapia para câncer e anemia falciforme, que foi o caso do paciente pioneiro, a infertilidade é um efeito adverso muito comum. Atualmente, uma das alternativas é preservar o esperma de pacientes do sexo masculino para utilizar em fertilização in vitro (FIV), mas essa não é uma opção para meninos que ainda não entraram na puberdade.
Em 2002, a instituição belga foi a primeira a iniciar o armazenamento de tecido testicular de pacientes antes da puberdade. Segundo os pesquisadores, os testículos imaturos contêm células-tronco espermatogônicas, que dão origem aos espermatozoides e células de Sertoli, que nutrem os gametas em desenvolvimento.
Os primeiros pacientes têm agora, em média, 25 anos, e alguns já desejam formar uma família, incluindo o primeiro paciente a receber um retransplante de tecido. Em 2008, ele recebeu quimioterapia para cuidar da anemia falciforme e então receber um transplante de medula óssea. Antes do tratamento, os cientistas removeram um testículo, o cortaram em pequenos pedaços e congelaram o tecido.
Em 2025, quatro pedaços de tecido foram enxertados de volta no testículo remanescente e quatro sob a pele do escroto. Após um ano dentro do corpo, os enxertos foram removidos e analisados em laboratório. Os resultados foram publicados em um artigo pré-impresso (ainda sem revisão de pares). Dois dos enxertos retirados do interior do testículo produziram espermatozoides maduros, que foram coletados e congelados. Como os fragmentos de tecido não estão diretamente conectados ao ducto deferente, os pesquisadores não esperam que os gametas cheguem naturalmente ao sêmen.
Mudança de paradigma
Conforme Taciana Fontes Rolindo, especialista em reprodução humana, em Brasília, a possibilidade de coletar, congelar e posteriormente maturar tecido testicular para obtenção de espermatozoides representa uma mudança de paradigma, pois permite que células germinativas imaturas sejam diferenciadas em gametas. "No entanto, apesar do enorme potencial, é fundamental compreender que estamos diante de uma prova de conceito, ainda distante da aplicação clínica rotineira. São necessários estudos mais robustos para avaliar não apenas a eficácia na produção de espermatozoides viáveis, mas também a segurança genética desses gametas, o risco de mutações, a estabilidade epigenética e os desfechos reprodutivos a longo prazo, incluindo a saúde dos possíveis descendentes."
A especialista frisa haver desafios técnicos, como a padronização dos protocolos laboratoriais, a reprodutibilidade dos resultados e a definição de critérios claros para indicação do procedimento. "Do ponto de vista ético surgem discussões sobre consentimento, já que a coleta ocorre na infância, e sobre o armazenamento prolongado de tecido biológico. Ainda assim, se os próximos estudos confirmarem segurança e eficácia, essa técnica tem potencial para se tornar uma abordagem padrão em programas de preservação da fertilidade oncológica pediátrica."
Agora, o paciente pioneiro está analisando se deve se submeter a uma segunda rodada de enxertos com o objetivo de coletar mais espermatozoides, ou se deve prosseguir com a fertilização in vitro (FIV) em breve, descobrindo se o gameta consegue fertilizar um óvulo normalmente.
Saiba Mais